Communauté Professionnelle Territoriale de Santé "Montpellier Nord Grand Pic Saint Loup"

A la une !
Appel à témoignages pour recueillir la parole des soignants
C'est parti ! Dites-nous tout ou presque (pas de données nominatives) ICI

AGENDA
Tous les articles[Grand Public] Mobilités en Fête - Castelnau Le Lez
Dimanche 21 Septembre 2025
Parc du Mas de Rochet - Castelnau lez Lez
[IDEL] Information sur Equilibres
Jeudi 25 Septembre 2025
En visio
[PS] Se former pour sensibiliser au dépistage des cancers
Mercredi 8 Octobre 2025
Saint-Mathieu-de-Tréviers
[MG] Se former à la dermatoscopie
Jeudi 16 Octobre 2025
Lauret

Construire ensemble la santé de demain !
En 2024 la CPTS regroupe : 2 salariées, 201 adhérent-e-s dont 14 membres au Conseil d'Administration et plus de 50 professionnel-le-s impliqué-e-s dans des actions !
Comment nous rejoindre
vous abonner à la lettre d'information : cliquez LÀ
adhérer : cliquez ICI
nous suivre sur les réseaux : LinkedIn
La CPTS Montpellier Nord et Grand Pic Saint Loup est résolument pluriprofessionnelle et vise à réunir toutes les personnes concernées par les enjeux de santé pour construire ensemble les réponses de demain
Cliquez sur le bouton ci-dessous pour tout découvrir !
Actions en cours
S'engager ensemble vers un meilleur accueil des personnes concernées par le surpoids et l'obésité
Avec la charte S.A.V.O.U.R.E.R et un programme d'enseignement ludique à venir (en cours de construction)
Situations sanitaires exceptionnelles (SSE)
Définir et adapter une organisation territoriale concertée
La parole aux soignants
Appel à témoignages - vos coups de coeur / vos coups de gueule
Sécuriser les données de santé
Mon Espace Santé, le Dossier Médical Partagé, ça vous dit quelque chose ?
Accéder à un médecin traitant
Contactez la CPTS pour vous aider dans vos recherches
Accès direct aux soins d'orthophonie
Depuis quelques mois, un-e orthophoniste peut recevoir directement (sans prescription médicale préalable) un-e patient-e pour un bilan et des soins d'orthophonie
Recherche - action sur la médecine générale
Une enquête sociologique pour se mettre à l'écoute des médecins du territoire et construire ensemble des réponses aux problématiques
La CPTS se mobilise pour la santé mentale des jeunes
Un état des lieux et une rencontre pour commencer 2 vidéos pour comprendre le concept de santé mentale
Tout sur la messagerie instantanée sécurisée SPICO
Une expérience positive qui se transmet de rencontre locale en rencontre locale ! Le "pas à pas" pour l'utiliser facilement
ICOPE - formation au STEP 1 pour les professionnels
Programme de prévention pour le bien vieillir
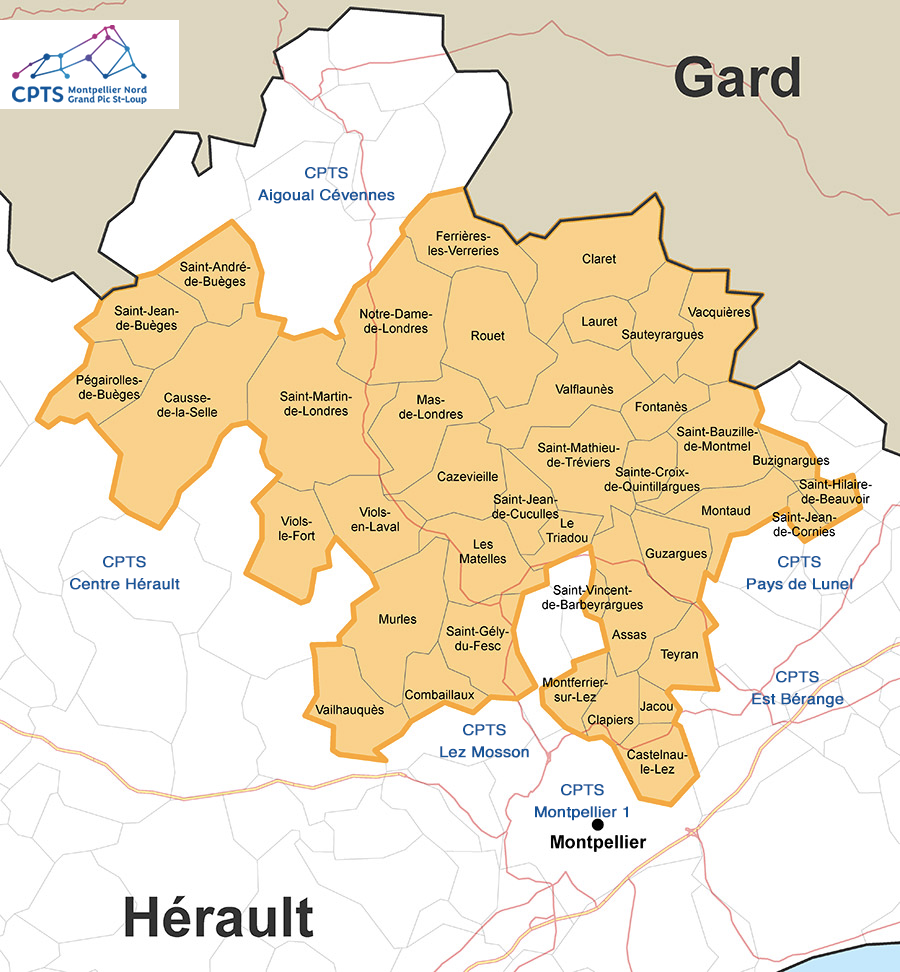
Territoire de santé
Retrouvez les territoires de santé de la CPTS Montpellier Nord Grand Pic Saint Loup et des CPTS avoisinantes.
Parcours de soin
L'infirmière de parcours CPTS
Nadège a rejoint l'équipe de la CPTS en mai dernier, pour aider patients et pro dans les parcours Diabète / Maladie rénale / Insuffisance cardiaque. Elle est par ailleurs infirmière libérale aux Matelles. Dynamique et efficace, vous pouvez la contacter au 06.14.61.07.61 ou par mail idec@cptsmontpelliernordgpsl.org
La Maladie Rénale Chronique
La maladie rénale concerne 3 millions de français, dont près de 100 000 patients en stade terminal, pour la plupart greffés ou dialysés chroniques, avec plus de 10.000 nouveaux patients chaque année. La maladie rénale chronique est une altération prolongée du fonctionnement des reins qui ne filtrent plus correctement de sang de l’individu. La dégradation de la fonction rénale est le plus souvent silencieuse (asymptomatique) et le diagnostic peut donc être tardif, retardant ainsi la prise en charge des malades. La maladie rénale chronique est une maladie longtemps silencieuse, d’évolution progressive et sans possibilité de guérison. En dessous d'un certain seuil de capacité des reins à filtrer le sang, on parle d'insuffisance rénale chronique dont l'évolution naturelle est plus ou moins lente mais peut aller jusqu’à la perte totale de la fonction rénale. C'est l’insuffisance rénale terminale, nécessitant un traitement des suppléances par dialyse et/ou greffe de rein. Il est possible de ralentir l'évolution de la maladie rénale chronique en évitant ou en traitant tous les facteurs qui peuvent l’aggraver. La maladie rénale chronique nécessite un suivi au long cours par plusieurs professionnels de santé. Les traitements doivent être respectés au mieux et adaptés en fonction du stade de l'insuffisance rénale. De nombreuses mesures hygiéno-diététiques permettent avec le traitement de ralentir l'évolution
L'insuffisance Cardiaque
En France plus de 1,5 million de personnes sont atteintes d’insuffisance cardiaque, en particulier les plus de 60 ans. L’insuffisance cardiaque a un retentissement majeur sur la qualité de vie des personnes et de leur entourage. Elle est à l'origine de 200 000 hospitalisations par an. Du fait du vieillissement de la population, la fréquence de l'insuffisance cardiaque va augmenter dans les années à venir de 25 % tous les quatre ans. L’insuffisance cardiaque est l’incapacité du muscle cardiaque à assurer normalement la propulsion du sang dans l’organisme. C’est une maladie fréquente, potentiellement sévère, avec un fort retentissement sur la qualité de vie si elle n’est pas détectée à temps et traitée. Elle peut survenir, par exemple, dans l’évolution d’un infarctus du myocarde, d’une angine de poitrine, d’une hyper tension artérielle. Le cœur apporte aux organes du sang riche en oxygène et en substances nutritives. À l'effort, le cœur s'adapte en augmentant sa fréquence de contraction et le débit d'éjection du sang. On parle d’insuffisance cardiaque lorsque le cœur perd une partie de sa force musculaire et sa capacité de contraction normale ; il ne pompe plus suffisamment de sang pour permettre aux organes de recevoir assez d'oxygène et d'éléments nutritifs, essentiels à leur bon fonctionnement. Comme pour toute prise en compte globale de pathologie chronique, l’accompagnement d’un patient souffrant d’insuffisance cardiaque implique de nombreux professionnels.
Diabète type 2
En France en 2020, plus de 3,5 millions de personnes sont traitées par médicament pour un diabète, soit 5,3 % de la population (5% dans l’Hérault). Le dépistage du diabète de type 2 est un enjeu primordial de santé publique. On estime qu’actuellement, 20 à 30% des adultes qui présentent un diabète ne sont pas diagnostiqués. Les habitudes de vie ont un impact fort sur le diabète. Une alimentation équilibrée et une activité physique régulière permettent de prévenir ou retarder l'apparition du diabète du type 2. En 2020, les complications chroniques liées au diabète restent très fréquentes. La surveillance clinique des personnes diabétiques est guidée par les recommandations de parcours de soins établies par la Haute autorité de santé. Le diabète de type 2 modifie la façon dont l’organisme utilise le sucre (glucose) comme source d’énergie. Il empêche l’organisme d’utiliser correctement l’insuline, ce qui peut entraîner une forte glycémie s’il n’est pas traité. Au fil du temps, le diabète de type 2 peut causer de graves lésions, en particulier des nerfs et des vaisseaux sanguins. Le diabète de type 2 peut souvent être évité. Les facteurs qui contribuent à l’apparition du diabète de type 2 comprennent le surpoids, le manque d’exercice et une prédisposition génétique. Il est important de poser le diagnostic de bonne heure pour éviter les pires effets du diabète de type 2. La meilleure façon de dépister le diabète tôt est de consulter un professionnel de santé pour faire des examens réguliers et des tests sanguins.





















